外科
「大学病院と同等の医療」・「自己完結型医療」を提供致します
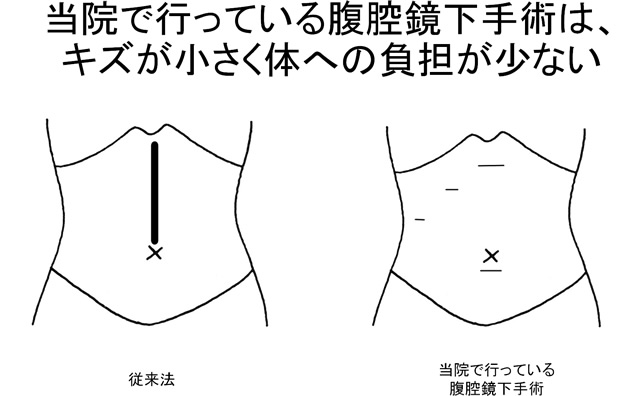
当院外科は東京都港区新橋にある東京慈恵会医科大学附属病院の関連施設であり、上級スタッフは大学病院で専門領域の診療を経験した医師で構成されています。最新の技術、知識をもって診療にあたります。高度な専門技術を要する疾患の手術に関しても、大学より医師を招聘し、可能な限り当院での自己完結型治療を目指しています。また、手術の術式・アプローチ法も従来の開腹手術から腹腔鏡下手術へ移行してきており、患者さんの体になるべく負担のかからない、優しい術式を多数取り入れております。
埼玉西部地域の拠点病院として、診断・治療はもちろん、退院後の外来経過観察に至るまで責任をもって対応致します。また、専門分野のみならず、幅広い分野での診療ができるよう、地域密着型の医療を日々心がけております。
当科で治療する主な疾患
●逆流性食道炎・食道裂孔ヘルニア・胃食道逆流症・食道アカラシア
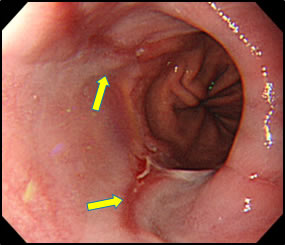
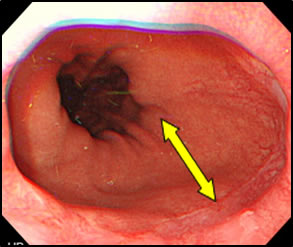
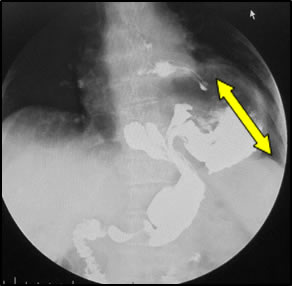
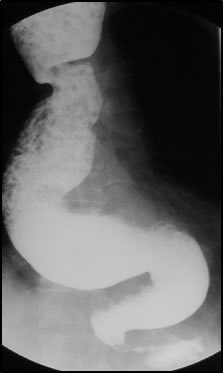
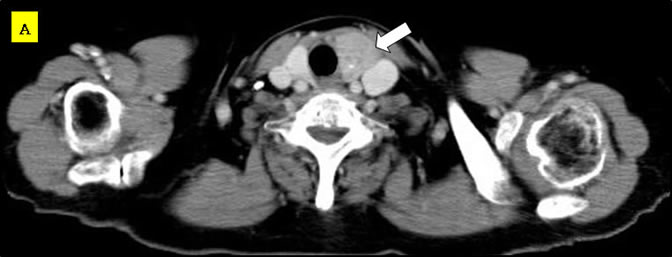
代表的な食道良性疾患に逆流性食道炎、食道裂孔ヘルニア、胃食道逆流症、食道アカラシアがあります。逆流性食道炎や胃食道逆流症は胃酸が食道に逆流することによって、胸焼け、逆流感(何か食道に上がってくる感じ)、呑酸(酸っぱい水が上がってくる)、げっぷなどの症状が認められます。程度の差はありますが、日本人の10人に1人~2人はこの病気を抱えていることがわかっています。逆流を抑える薬がないため、逆流内容のメインである胃酸を抑える薬(プロトンポンプ阻害薬)を投与します。多くの方々はこの薬の内服により、良くなりますが、薬を長く飲み続ける必要があります。また、一部の患者さんはこの薬でもよくならないため、手術が必要になります。ただしこの手術は食道を切ったり、胃を切ったりする手術ではなく、胃を使って食道を巻き付けて、逆流を防止する手術です。しかも当院では、開腹手術(お腹を開いて行う手術)ではなく、すべての方々を腹腔鏡手術(小さな傷で行う手術)で行います。
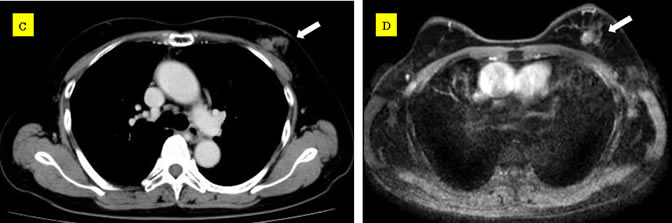
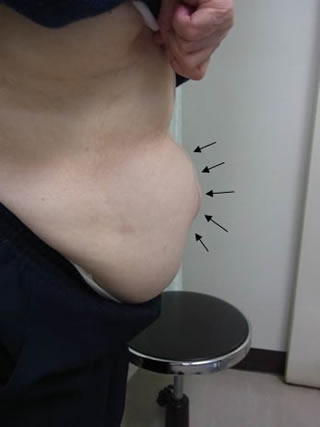
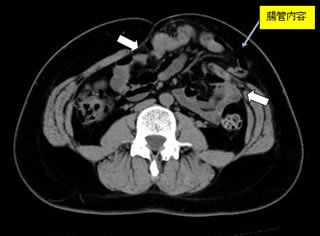
食道裂孔ヘルニアは胃が胸のほうに上がってしまう病気で、いわば“胃の脱腸”みたいなものです。比較的高齢の女性に多く、背中が曲がっている方によく認められます。ヘルニアが大きくなると、食道が屈曲してしまい、食べ物が落ちにくくなったり、逆に胃から食道に食べ物が逆流するようになってしまいます。
食道アカラシアは食道から胃に食べ物が落ちにくくなる、稀な病気です。食道と胃の境目にある、下部食道括約筋という筋肉が開かなくなるために、食道が拡張し、つかえ感や胸痛といった症状が出ます。この病気も腹腔鏡下手術で治療することができます。
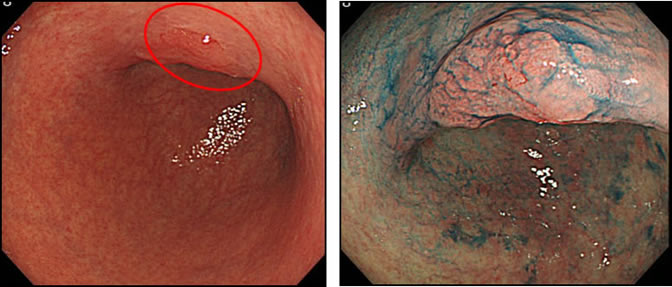
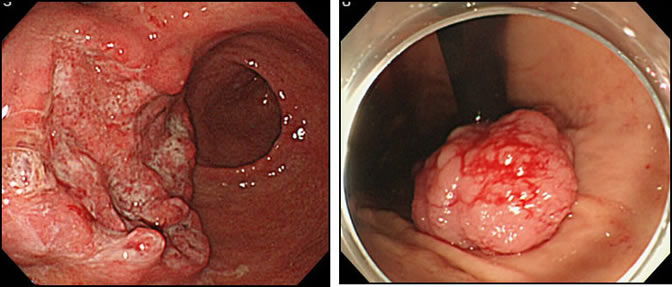
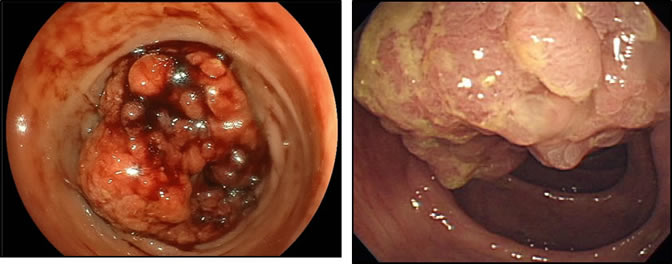
●胃がん・大腸がん
胃がん・大腸がんは日本人にとって罹患率のもっとも高いがんです。とくに最近は胃がんにかわって大腸がんが増加している傾向が認められます。病気の進行具合は様々ですが、病期(ステージ)に応じた適切な治療を行います。早期の癌には消化器内科と連携し、内視鏡的治療も積極的に施行しております。この内視鏡的治療は、がんの部分を中心に、健常な組織を一部含めて切除するものであり、非常に低侵襲な治療です。また内視鏡治療の適応とならなかった患者さんには、手術での切除を行います。手術は患者さんの病状に応じ、縮小手術から拡大手術まで個々に合った治療を行っており、腹腔鏡下手術を積極的に取り入れています。
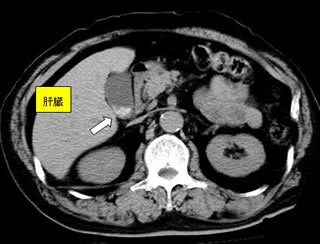
●肝臓がん・胆嚢がん・膵臓がん
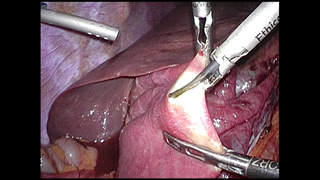
肝臓癌については癌の進行度、肝臓の予備力を考慮し、肝切除、血管内治療などから最適な治療法を消化器内科と連携の上選択しています。膵臓癌、胆道癌は積極的な切除を目指していますが、抗癌剤治療との組み合わせで最良の治療選択と早期の社会復帰を目指しています。
●乳がん・甲状腺がん
乳がんは自己触診で比較的診断のしやすい癌です。早期発見、治療が重要となります。近年乳癌においては縮小手術が主流となってきており、手術だけで治療が完結することはあまりありません。状態に応じた手術、ホルモン剤、抗がん剤を組み合わせた治療を行います。
※当院では全てのがんにおいて、がん治療ガイドラインに準じて治療計画を立てていきます。
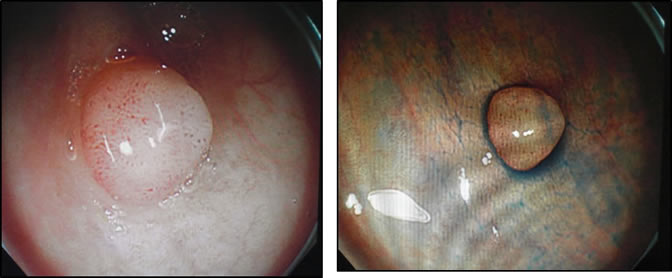
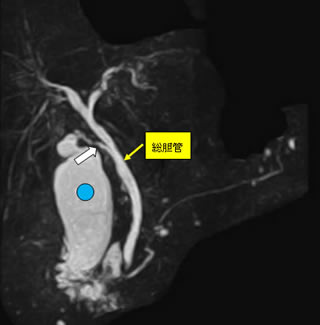
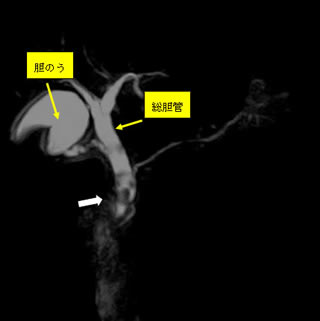
●胆石症・胆嚢ポリープ
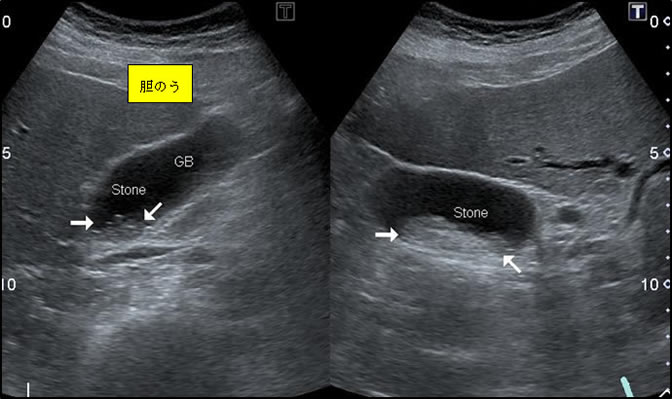
胆石は非常によく認められる病気です。石灰化した石はお薬で溶けてなくなることはほとんど期待できません。また胆嚢内の石が、胆汁の流れる道(総胆管)に落下すると、黄疸などの原因となり、治療が難しくなります。胆石発作は非常に痛みが強く、入院期間も長期にわたります。したがって、発作を起こせばもちろんのこと、症状がない場合でも治療を念頭に入れる必要があります。また誤解されていらっしゃる患者さんもおられますが、胆石の治療は石をとる治療ではなく、胆嚢を摘出する治療が必要です。当施設では、胆石症や胆嚢ポリープに対しては、よほど炎症が強くない限り、原則すべての患者さんに対し、体への負担が少ない腹腔鏡下手術を第一選択としています。総胆管結石を伴っている患者さんに対しては、内視鏡を用いて総胆管結石の除去を施行した後、腹腔鏡で胆嚢をとる手術を行います。
●肝のう胞
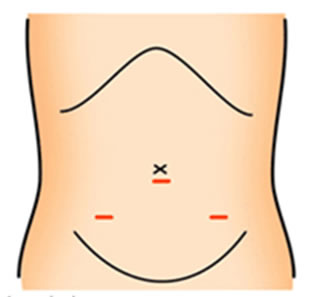
●ヘルニア:そけいヘルニア・腹壁瘢痕ヘルニアなど
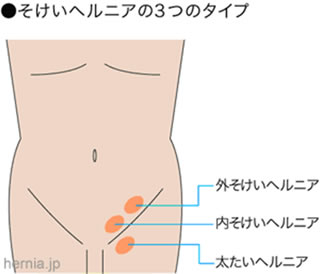
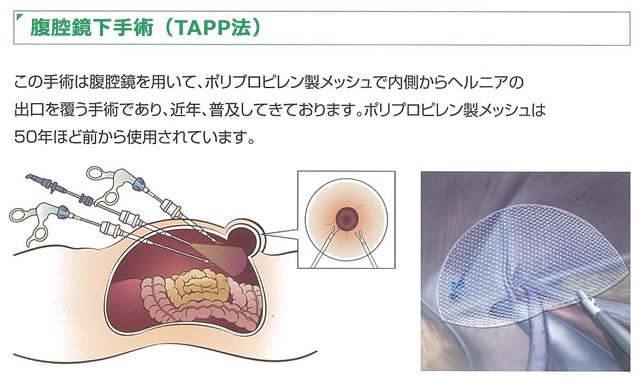
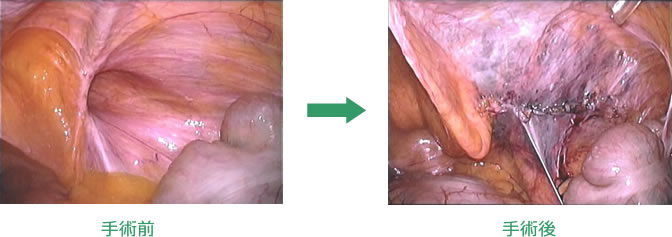
ヘルニアは「脱出する」という意味の言葉で、いわゆる「脱腸」のことです。ヘルニアの中でも鼠径ヘルニアは日常よく遭遇する頻度の高い疾患の一つです。鼠径部(脚の付け根の部分)の構造的な問題であり、手術で修復する必要があります。通常、メッシュという人工物を用いて補強修復を行います。当院では、異物感の少ない新しいタイプのメッシュを使用していることが特徴です。その他特殊なヘルニアとして、大腿ヘルニア、腹壁瘢痕ヘルニア(腹部の手術の傷がもりあがる)などがありますが、全てのヘルニアに対して修復術を行っております。
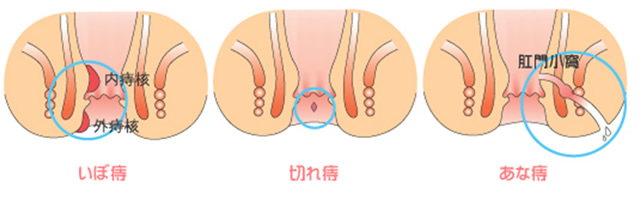
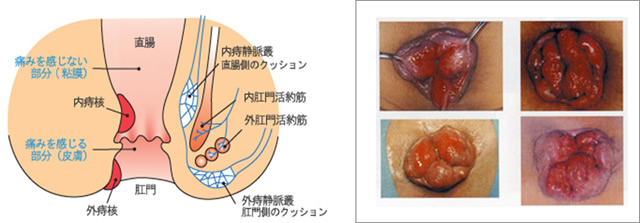
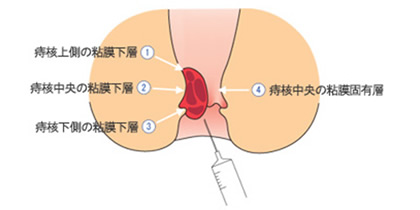
●肛門疾患:痔・脱肛など
内痔核、外痔核、肛門周囲膿瘍、脱肛など各種肛門疾患の診断・治療を行っています。おしりの悩み事はなんでも気軽にご相談ください。
●小児外科
乳児から学童までの小児外科治療を行っています。日本小児外科学会の小児外科専門医が丁寧に対応致します。外来スケジュールをご確認下さい。
救急医療
上記に挙げた疾患以外にも、当科で治療すべき病気は様々です。特におなかの急を要する疾患(虫垂炎《いわゆるもう腸のこと》、憩室炎、腹膜炎、腸閉塞など)はほとんどが外科の領域であり、救急患者に対する迅速かつ適切な治療を日々心がけております。
診療実績
◆疾患患者
以下の内訳は2024年の1年間に拝見させて頂いた患者さんの内訳です(のべ数)。すべての患者さんが手術適応となったわけではなく、内視鏡で病変切除することで治療したり、また点滴治療のためにご入院された患者さんなども含みます。大腸疾患でご入院された患者さんが最も多く、次いでヘルニア、虫垂炎、乳腺、胃、肝胆膵疾患と続きます。
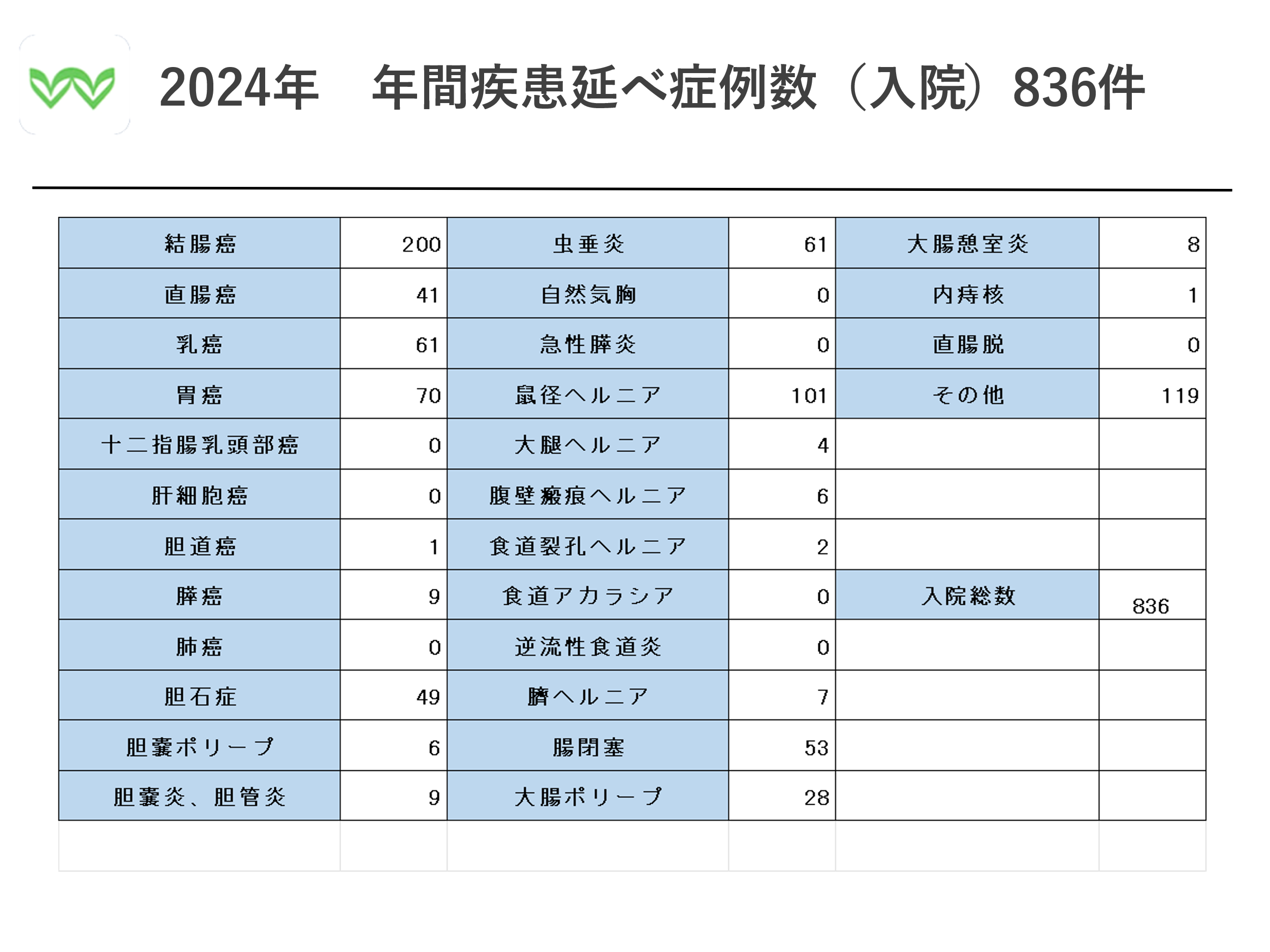
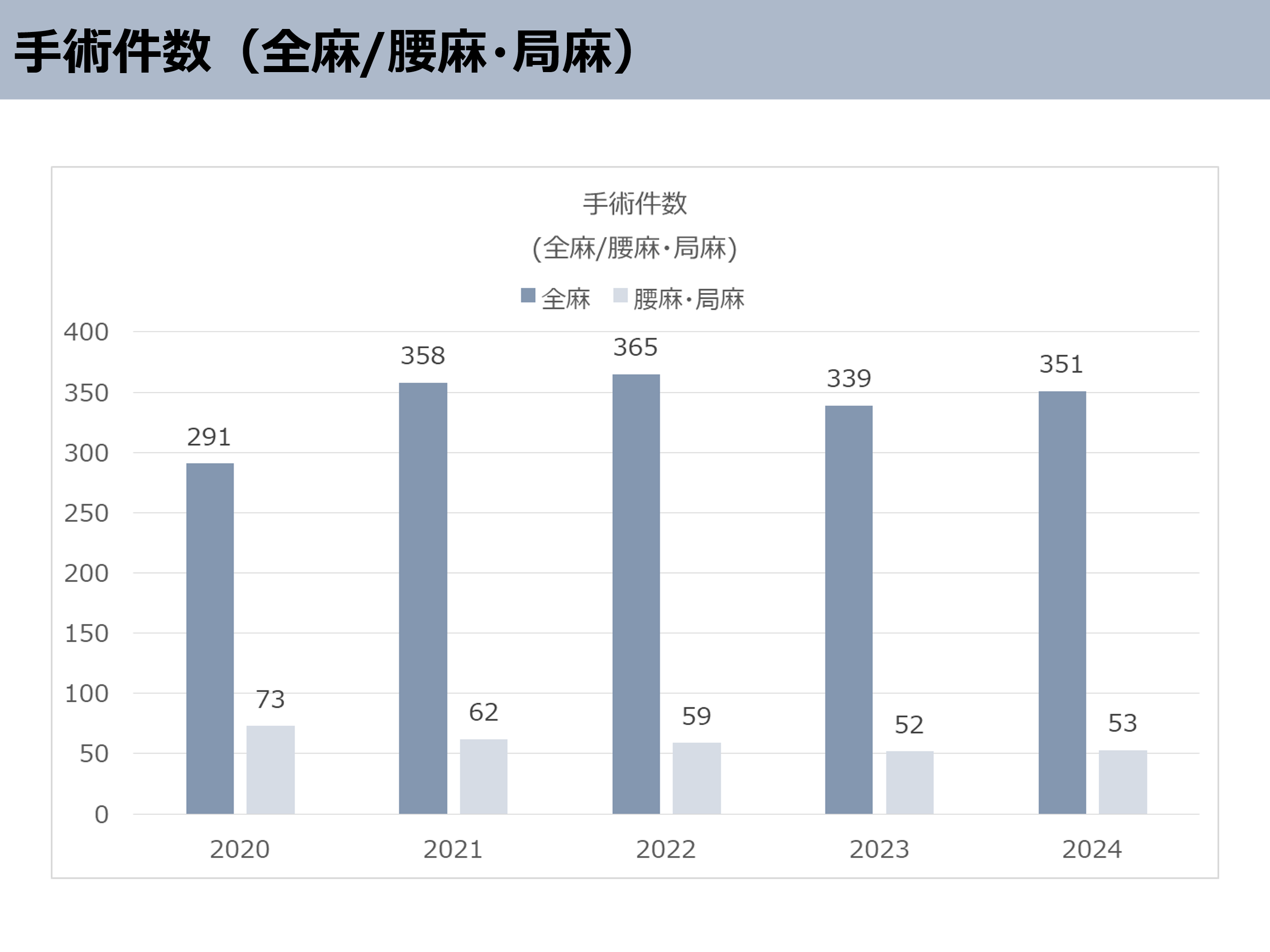
◆手術件数
コロナ等の影響もあり2020年は364件と減少してしまいました。麻酔科の常勤の赴任により緊急手術にも今以上に対応可能となり昨年度は400件まで回復となりました。今年度も昨年度以上の件数を目指し、安心安全な手術を心掛けて参ります。
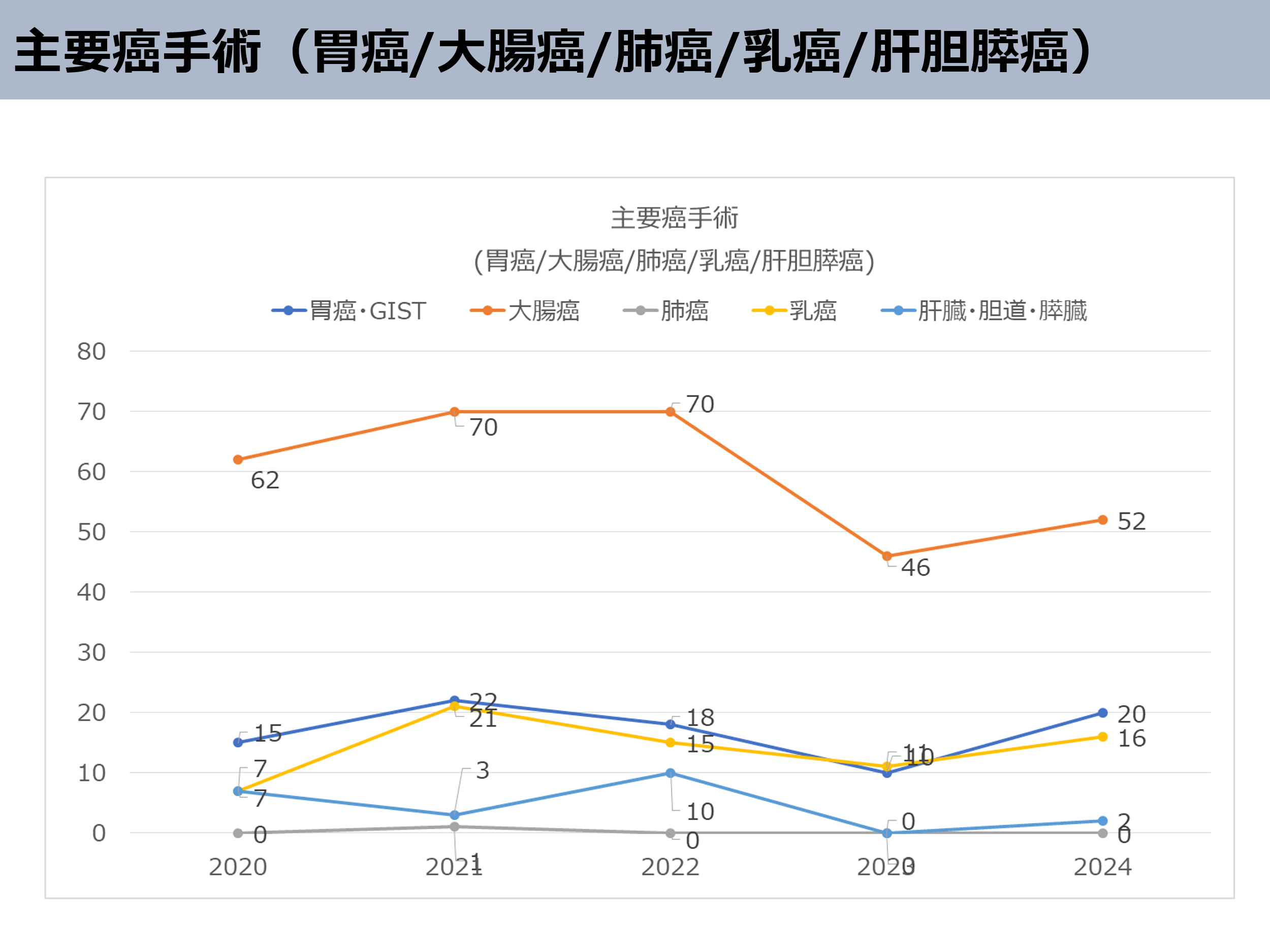
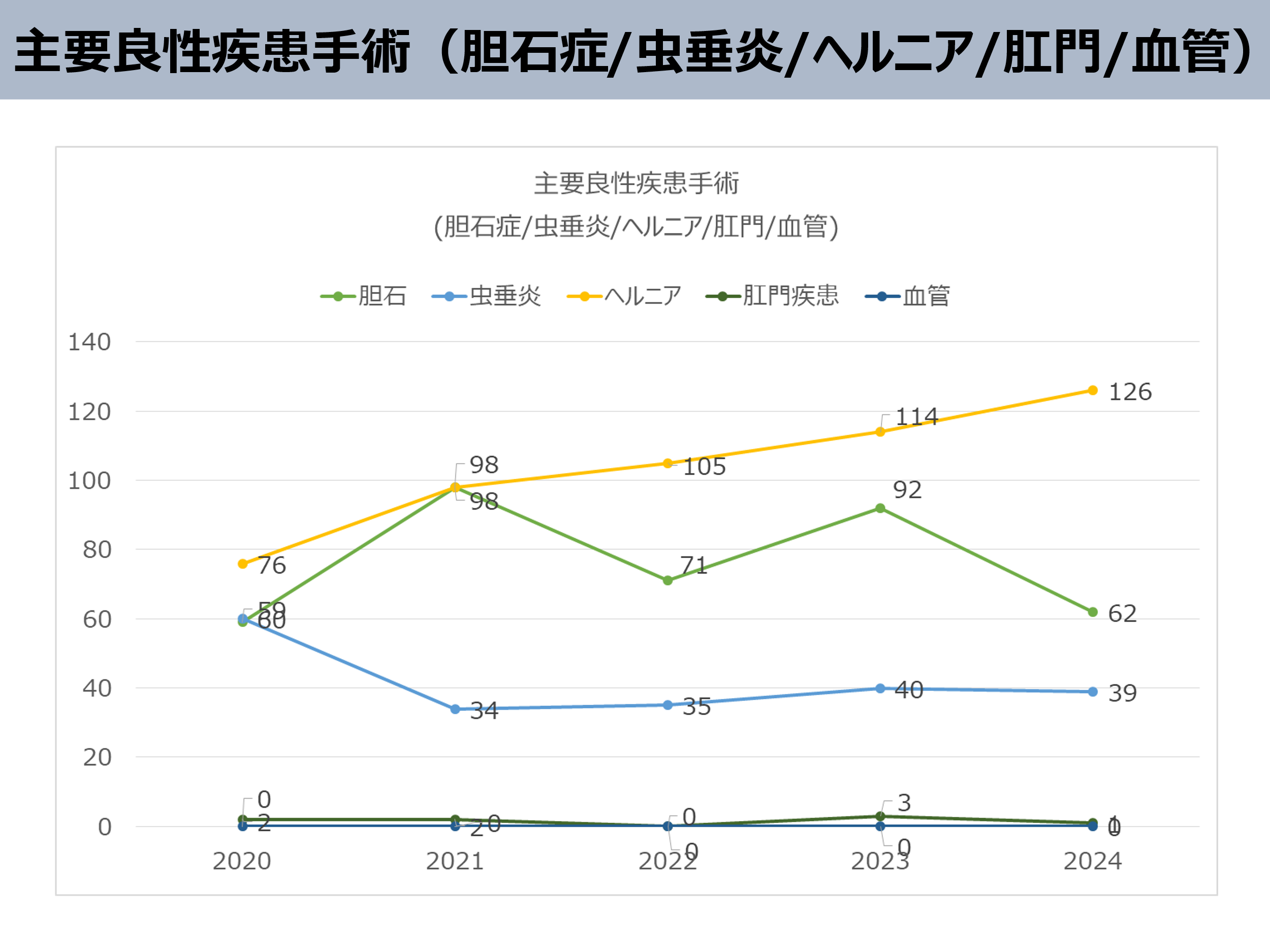
また、以下のグラフは最近5年間に手術させて頂いた患者さんのおもな病気の内訳です。
大腸がん(52人)や胃がん(20人)などの悪性疾患、ヘルニア(126人)、胆石症(62人)など様々な疾患の患者さんを万遍なく手術をさせて頂いております。
現在、日本内視鏡外科学会技術認定医を有するスタッフが常勤2人、非常勤1人でおります。胃がんや大腸がんに対しても腹腔鏡下手術を積極的に導入しております。またこれまでの大学での経験を活かし、食道裂孔ヘルニア、逆流性食道炎、食道アカラシア、腹壁瘢痕ヘルニア、臍ヘルニア、鼡径ヘルニア、虫垂炎などに対しても、腹腔鏡下手術を導入し、皆様にご満足頂いております。
トピックス
腹腔鏡手術
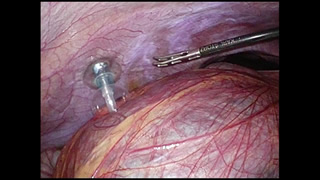
近年、手術手技の進歩により、治療の質を落とさずより低侵襲な治療を行う事が可能となってまいりました。腹腔鏡手術は、従来の開腹手術に比べ(1)術後の痛みが少ない、(2)術後の回復が早い、(3)傷が小さい、という利点があります。全国的に腹腔鏡手術が導入され、良性・悪性疾患を問わず適応は常に拡大してきております。当科では、胆石症はもちろん、胃がん、大腸がんに代表される消化管悪性疾患、その他の良性疾患に対しても積極的に最先端の腹腔鏡手術を導入しています。当科には、高度腹腔鏡手術の認定資格である日本内視鏡外科学会技術認定医を持つ医師が複数常勤しており、精度の高い腹腔鏡下手術を行うことが可能です。この資格を持つ医師は、大学病院でこれまで非常に多数の腹腔鏡手術を経験した実績があります。適応条件が合えば整容性に優れた単孔式手術(臍の1カ所のみを切開して行う手術)も行っています。
抗がん剤治療
術前・術後化学療法から切除不能、再発がんに対しての抗がん剤治療も積極的に行っております。一言で抗がん剤治療と言っても、入院を必要とするものから外来通院で行えるものまで様々です。当科では、医薬品の検討会・勉強会を毎週行っており、常に最新の抗がん剤治療法を提供できるように日々努めております。全てのがん腫の抗がん剤治療に対応致します。
内視鏡的胃瘻造設
(Percutaneous Endoscopic Gastrostomy; PEG)
何らかの原因で口から食事をとれない方や、むせこんで肺炎などを起こしやすい方に直接胃に栄養を入れる栄養投与法のことです。鼻からの栄養チューブなどに比べ患者さんの苦痛が少なく、喉にチューブが無いため誤嚥の危険を軽減することが出来ます。内視鏡を使った小手術により作成いたします。
腹水濾過濃縮再静注法
(Cell-free and Concentrated Ascites Reinfusion Therapy; CART)
CARTとはがん性腹膜炎などの難治性腹水患者に対して、たまった腹水を濾過濃縮して腹水中のタンパク質などを回収し体内にもどす治療法です。がんの根本的な治療とはなり得ませんが、腹部の圧迫や苦痛が軽減され、栄養状態の改善などの効果が期待されます。当科では緩和ケアの一環として、適応のある方に対して積極的に導入しております。
鎮静薬を使用した内視鏡検査 ~苦痛のない検査を求めて~
胃カメラ、大腸カメラは少なからず患者さんが苦痛を感じる検査です。当院では、原則鎮静剤、鎮痛剤を使用し、苦痛の少ない検査を行っております。もちろん、ご希望があれば薬剤を使用することなく検査を受けることも可能です。
脱腸(鼠径ヘルニア)でお困りの患者様へ
痔でお困りの患者様へ
スタッフ
| 氏名 | 経歴・資格・専門 | |
|---|---|---|

|
小村 伸朗 |
【経歴】
昭和 63年 東京慈恵会医科大学卒
平成 6年 東京慈恵会医科大学大学院修了・医学博士取得
平成 11年 東京慈恵会医科大学外科講師
平成 22年 東京慈恵会医科大学外科准教授
平成 24年 東京慈恵会医科大学附属病院
消化管外科診療部長 平成 26年 独立行政法人国立病院機構西埼玉中央病院 統括診療部長 平成 27年 副院長 平成 30年 4月 病院長 平成 30年 10月 東京慈恵会医科大学外科学講座 客員教授
【おもな資格】 |

|
河原 秀次郎 |
【経歴】
昭和 63年 東京慈恵会医科大学卒
平成 4年 東京慈恵会医科大学外科助教
平成 17年 東京慈恵会医科大学外科講師
平成 25年 東京慈恵会医科大学下部消化管外科准教授
令和 元年 国立病院機構 西埼玉中央病院 医療経営部長
令和 5年 院長補佐
令和 6年 東京慈恵会医科大学 客員教授(外科学)
【おもな資格】 |

|
平林 剛 |
【経歴】 |

|
力石 健太郎 |
【経歴】 |

|
山澤 海人 |
【経歴】 |

|
藤井 聖矢 |
【経歴】 |